"Si quieres hablar conmigo, primero define tus términos" Voltaire.
"La imprecisión de los términos no se debe a otra cosa que a la imprecisión de las ideas" Pierre Chaslin, 1914
"Un error filosófico común es suponer que "real" se debe referir a una única super cosa, en lugar de observar las diferentes formas en las que renegociamos sin fin y nos vemos forzados a renegociar nuestra noción de realidad mientras nuestro lenguaje y nuestra vida se desarrollan" Hilary Putman. 1994. Sense, nonsense, and senses. Journal of Phylosophy 91: 445-517
Empiezo la entrada número 6 sobre TDAH con las mismas citas que la entrada 5 (El TDAH no existe, no es real, no es una enfermedad) pues de igual manera, el enunciado "el TDAH existe / es real / es una enfermedad", tiene diversos significados según el colectivo o la escuela teórica que lo emite:
- (6A) El TDAH es una enfermedad que se presenta como un síndrome
- (6B) El TDAH es (casi) una enfermedad; se trata de un trastorno
- (6C) El TDAH es una enfermedad real; es una enfermedad médica del neurodesarrollo del cerebro
Advertencia: la presente entrada es especialmente prolija. Antes de empezar, puedes encontrar útil ojear TDAH, realidad o ficción: 8 reflexiones clave y El TDAH no existe, no es real, no es una enfermedad. Si no lo haces, adelante, adéntrate y sigue leyendo por tu cuenta y riesgo ...
(6A) EL TDAH ES UNA ENFERMEDAD REAL QUE SE PRESENTA/DEFINE COMO UN SÍNDROME
No me he equivocado ni lo has leído mal. Los mismos argumentos esgrimidos en la afirmación (5B), "El TDAH no es una enfermedad, es un conjunto de síntomas debidos a problemas psicológicos y sociales", sirven a muchos para afirmar que el TDAH sí existe como una enfermedad.
Es una postura aceptada de manera implícita por muchos de los que tratan con individuos afectados: maestros, pediatras, trabajadores sociales, psicólogos y psiquiatras infanto-juveniles. Aceptan el constructo, y les parece útil para identificar un colectivo que sufre dificultades específicas y que se pueden afrontar a través de psicoterapias concretas (diversas según la orientación teórica) y, en ocasiones, algunos fármacos que utilizan como tratamiento síntomático (como se utiliza el paracetamol para el dolor o la fiebre de cualquier causa).
Los defensores de esta postura consideran que se trata de un cuadro médico que expresa disfunciones de sistemas bioquímicos y/o psicológicos, pero no estiman que la causa última sea de origen "orgánico". Consideran que el individuo sufre alteraciones mentales (biológicas/psicológicas) secundarias a causas sociales (padres poco tolerantes a la inestabilidad psicomotriz de sus hijos, una pedagogía tradicional deficiente que exige una atención receptiva y de contención motriz muchas horas al día, entornos urbanos que limitan severamente las posibilidades de expresión motriz, pérdida de valores y de figuras de autoridad) y/o psicológicas (problemas emocionales o de ansiedad).
Probablemente este origen psicosocial del síndrome es la postura más apoyada por los psiquiatras tradicionales (sbt adultos), psicólogos no psicoanalistas, antropólogos y sociólogos de la medicina.
Los defensores de esta postura consideran que se trata de un cuadro médico que expresa disfunciones de sistemas bioquímicos y/o psicológicos, pero no estiman que la causa última sea de origen "orgánico". Consideran que el individuo sufre alteraciones mentales (biológicas/psicológicas) secundarias a causas sociales (padres poco tolerantes a la inestabilidad psicomotriz de sus hijos, una pedagogía tradicional deficiente que exige una atención receptiva y de contención motriz muchas horas al día, entornos urbanos que limitan severamente las posibilidades de expresión motriz, pérdida de valores y de figuras de autoridad) y/o psicológicas (problemas emocionales o de ansiedad).
 |
| La Era de la Distracción "produce" TDAH |
Probablemente este origen psicosocial del síndrome es la postura más apoyada por los psiquiatras tradicionales (sbt adultos), psicólogos no psicoanalistas, antropólogos y sociólogos de la medicina.
Así el uso de los fármacos se limita a algunos casos y/o periodos de la vida del individuo, su papel es el alivio de los síntomas y no curativo, y el abordaje global requiere de cambios sociales y educativos, y terapias centradas en los problemas subyacentes de hábitos de aprendizaje, ansiedad, depresión, o problemas de comunicación del niño en relación a su entorno familiar o escolar.
 |
| ¿Quién puede / debe tratar al afectado de TDAH? |
(6B) EL TDAH ES (CASI) UNA ENFERMEDAD; SE TRATA DE UN TRASTORNO
Es la posición oficial desde la creación del concepto de "trastorno" en el DSM-III (1980).
El estado de la patología mental antes del DSM es el de una psiquiatría idiosincrásica, donde cada país, cada escuela teórica, y cada profesional, tiene sus propias clasificaciones con términos similares pero significados distintos (Stengel 1959). La esquizofrenia, por ejemplo, se "curaba" en EEUU, mientras que era un diagnóstico ominoso en Europa. Finalmente los estudios conjuntos en ambos países demuestran una inaceptable variabilidad en las nomenclaturas y no en la calidad de los tratamientos.
Bob Spitzer propone en los 80s una clasificación unitaria de problemas clínicos mentales. Recomienda descripciones muy precisas de cada síntoma (i.e. definiciones operativas) y agrupaciones ateóricas de conjuntos de síntomas, (i.e. síndromes), con el objetivo de favorecer un lenguaje común a todos los países y escuelas. El reto es eliminar toda hipótesis causal de los síndromes mentales.
Por una parte, los psicoanalistas renunciaban al término "reacción mental" introducido por Adolf Meyer y que presupone que las alteraciones mentales son respuestas a problemas vitales (p.e., “Reacción hiperquinética de la infancia o adolescencia” en el DSM-II (1968)). Por otro lado, los biologicistas se despojaban del modelo anatomoclínico de enfermedad si la etiología o la fisiopatología no estaba demostrada (el síndrome de hiperactividad infantil se denominaba hasta entonces daño cerebral mínimo: "minimal brain damage", "minimal brain dysfunction", "minimal brain disorder").
Tras importantes discusiones y renuncias surgía la clasificación de consenso, el DSM-III (1980), que se suponía era una clasificación "ateórica" de criterios operativos. El síndrome que nos interesa se bautizaba como ADD/H (acrónimo inglés de Trastorno de atención con hiperactividad) y ADD/WO (Trastorno de atención sin hiperactividad).
Por supuesto, un modelo sin teoría subyacente es imposible: dime cómo buscas y te diré qué buscas. Los psicoanalistas perdieron influencia en favor de las neurociencias, con la mayor parte de los fondos destinados a buscar hallazgos biológicos "objetivos". En las últimas décadas se han centrado en los estudios genéticos y de neuroimagen, con la asunción que sólo hace falta detectar aquello que es evidente.
Tras importantes discusiones y renuncias surgía la clasificación de consenso, el DSM-III (1980), que se suponía era una clasificación "ateórica" de criterios operativos. El síndrome que nos interesa se bautizaba como ADD/H (acrónimo inglés de Trastorno de atención con hiperactividad) y ADD/WO (Trastorno de atención sin hiperactividad).
Por supuesto, un modelo sin teoría subyacente es imposible: dime cómo buscas y te diré qué buscas. Los psicoanalistas perdieron influencia en favor de las neurociencias, con la mayor parte de los fondos destinados a buscar hallazgos biológicos "objetivos". En las últimas décadas se han centrado en los estudios genéticos y de neuroimagen, con la asunción que sólo hace falta detectar aquello que es evidente.
No obstante, volviendo atrás, con el DSM-III se lograba solucionar el problema de la fiabiliadad. Esto quiere decir que dos profesionales de salud mental -independientemente de su escuela teórica y país de origen- están de acuerdo al nombrar un cuadro clínico. Todavía quedaba pendiente el aspecto mucho más complejo de la validez, es decir, que las condiciones clínicas descritas fueran entidades patológicas con una fisiopatogenia específica y no variaciones de la normalidad o presentaciones diferentes de una misma enfermedad.
La discusión sobre la validez de las enfermedades como entidades abstractas tiene una apasionante y robusta historia en psiquiatría (p.e., debate de la psicosis única en s XIX), pero también se encuentran ejemplos en medicina general (p.e., la obesidad como enfermedad, el cáncer, la epilepsia).
Robert Spitzer utilizó los validadores externos de Robins y Guze (1970) para el DSM-III (1980). Estos autores, tomando como modelo la investigación de las enfermedades médicas físicas, habían propuesto una serie de criterios para apoyar la validez de un síndrome psiquiátrico como una enfermedad (médica): la descripción clínica característica, la delimitación de otras condiciones clínicas, los resultados fisiológicos, el curso natural y los estudios familiares.
Si al aplicar estos criterios y otros sugeridos con posterioridad (p.e., la respuesta al tratamiento) sobre una entidad clínica los resultados orientan en una misma dirección, decimos que se trata de una enfermedad (p.e., narcolepsia con cataplejías). Si la descripción clínica no se apoya en otros datos hablamos de nivel sindrómico, aunque eso no excluye una enorme utilidad clínica (p.e., sdme Munchausen). La mayoría de las entidades en psiquiatría, y muchas entidades en medicina general proporcionan resultados intermedios (p.e., migraña, arritmias, TDAH, esquizofrenia, epilepsias).
Si al aplicar estos criterios y otros sugeridos con posterioridad (p.e., la respuesta al tratamiento) sobre una entidad clínica los resultados orientan en una misma dirección, decimos que se trata de una enfermedad (p.e., narcolepsia con cataplejías). Si la descripción clínica no se apoya en otros datos hablamos de nivel sindrómico, aunque eso no excluye una enorme utilidad clínica (p.e., sdme Munchausen). La mayoría de las entidades en psiquiatría, y muchas entidades en medicina general proporcionan resultados intermedios (p.e., migraña, arritmias, TDAH, esquizofrenia, epilepsias).
 |
| Criterios de validez de Robins y Guze (1970) y situación actual de los distintos trastornos mentales |
Con este objetivo, los autores del DSM-III "crean" un nuevo concepto, el de trastorno, que conlleva un nivel de información menor que el concepto de enfermedad (p.e., se conoce la etiopatogenia) pero mayor que el de síndrome (descripción de patrones de síntomas y conductas).
De esta forma, los síndromes clínicos, son asociados a criterios epidemiológicos (edad de inicio, duración del cuadro), criterios de inclusión y criterios de exclusión (descartar causas médicas, tóxicas u otras causas psiquiátricas), para delimitar una condición clínica homogénea que refleje una única alteración mental subyacente.
Un aspecto fundamental del DSM, es que en ningún momento el concepto de trastorno afirma que la causa de estas funciones mentales alteradas se debe a un sólo tipo de etiología o fisiopatología (biológica, psicológica, social). Este es un gran error de los autores que dan por supuesto que el conocimiento actual sobre algunos trastornos mentales es suficiente para considerarlos enfermedades de etiopatogenia conocida (ver 6C).
Aunque con cada edición del DSM los radicales de las neurociencias defienden que ya es el momento de redefinir las entidades mentales en términos de su neurobiología y etiopatogenia, la postura "oficial" del DSM-5 (2013) y de la corriente principal de las ciencias insisten en que la mayoría de los trastornos mentales no alcanzan el valor informativo de enfermedad. En otras palabras, se trata de condiciones clínicas patológicas, suficientemente unitarias e individualizadas, pero se desconocen las causas últimas.
En el caso del TDAH, se acepta que existe un conjunto de síntomas (un síndrome) que si aparecen desde la infancia, durante un periodo de tiempo muy prolongado, y se produce en numerosos ambientes (no solo en la escuela o en casa), con repercusión sobre el funcionamiento (p.e., las relaciones personales o los resultados académicos), y no se deben a otros trastornos (psicosis, trastornos afectivos, ansiedad), podemos pronosticar una evolución determinada (mayor riesgo de accidentes, fracaso escolar, peor rendimiento laboral, separaciones, consumo de tóxicos).
Este pronóstico es suficientemente negativo como para intentar mejorarlo a partir de cambios ambientales, psicoterapias y/o fármacos. Los conceptos de síndrome, trastorno o enfermedad no nos ayudan a decidir en este sentido. Así, por ejemplo, el mejor tratamiento de las infecciones es la higiene y la buena alimentación de los individuos (mejor que los antibióticos), y el abordaje de algunas enfermedades genéticas como la fenilcetonuria, una dieta sin fenilalanina.
Este pronóstico es suficientemente negativo como para intentar mejorarlo a partir de cambios ambientales, psicoterapias y/o fármacos. Los conceptos de síndrome, trastorno o enfermedad no nos ayudan a decidir en este sentido. Así, por ejemplo, el mejor tratamiento de las infecciones es la higiene y la buena alimentación de los individuos (mejor que los antibióticos), y el abordaje de algunas enfermedades genéticas como la fenilcetonuria, una dieta sin fenilalanina.
(6C) EL TDAH ES UNA ENFERMEDAD REAL, EQUIVALENTE A UNA ENFERMEDAD MÉDICA. ES UNA ENFERMEDAD DEL NEURODESARROLLO CEREBRAL
Declarar que el TDAH es una enfermedad física del cerebro es el argumento que atacan la mayor parte de las personas que niegan la existencia de las enfermedades mentales en general (antipsiquiatría) o del TDAH en particular (postura 5A o 5B). Algunos de sus representantes son T. Szaszz, J. Moncrieff, Marino Pérez Álvarez, JL Tizón.
De esta manera, por ejemplo, mientras Szasz afirma que los trastornos mentales como la esquizofrenia no son enfermedades reales pues son diferentes de las enfermedades físicas, Kenneth Kendler defiende que algunos trastornos mentales, como la esquizofrenia, sí son enfermedades, y lo argumenta destacando las semejanzas con las enfermedades físicas. Como bien señala Bill Fulford, la diferencia no está en el concepto de trastorno mental, sino en qué criterios considera cada uno como elementos clave de la definición de enfermedad (física).
 |
| Thomas Szasz y Kenneth Kendler |
El problema, es que no existe una definición de enfermedad (física o mental) universalmente aceptada. Al evaluar la variedad de definiciones de enfermedad en uso (Tabla 2), destaca la ausencia de una definición que integre todas las afecciones consideradas como enfermedad en la actualidad. Algunas definiciones excluirían la tuberculosis, la migraña, el ictus, el alcoholismo o la diabetes (Allison 2008), o incluirían condiciones como el envejecimiento, el embarazo o la menopausia. De hecho, las definiciones de enfermedad por parte de la comunidad médica se han visto fuertemente influenciadas por los contextos del tiempo, el lugar, y la cultura, tanto como por la comprensión científica de los procesos patológicos (Scully 2004).
(I) La enfermedad como alteración estructural o funcional objetiva
Por esta razón, las diferentes definiciones de enfermedad han dado primacía a las alteraciones estructurales o, en su defecto, alteraciones funcionales objetivables (actividad eléctrica cerebral por EEG, actividad eléctrica cardiaca por EKG). De esta forma, mientras que una lesión tisular sin síntomas se considera enfermedad (cáncer), los conjuntos de síntomas sin estos hallazgos se consideran enfermedades, trastornos, o síndromes según otros contextos (sdme intestino irritable, neurastenia, alcoholismo, síndrome de la apnea del sueño, envejecimiento, ...)
enfermedad (lat. infirmitāt(em) [in- ‘no’ + firme(m) ‘firme’, ‘fuerte’ + -tātem] ‘debilidad’; docum. en esp. desde 1196) [ingl. disease, illness, condition]1 s.f. Alteración estructural o funcional del organismo que origina la pérdida de la salud.2 s.f. Conjunto de alteraciones, síntomas y signos que se organizan de acuerdo con un esquema temporoespacial determinado, que obedece a una causa concreta y que se manifiesta de modo similar en sujetos diferentes, lo que permite clasificar e identificar las distintas enfermedades. (Diccionario Términos Médicos)
El gran éxito en medicina se extendió al principio a la psiquiatría, con el descubrimiento de que una de las principales causas de la locura, la Parálisis General Progresiva, se debía a la inflamación crónica de las meninges causada por la sífilis (Antoine-Laurent Bayle 1822), y marcó durante décadas el modelo teórico explicativo de todas las alteraciones mentales. En el caso del cuadro que hoy se conoce como TDAH en los 50s se acuña el término de Daño Cerebral Mínimo y después, Disfunción Cerebral Mínima (DCM) debido a que el cuadro es similar al que presentan los individuos tras una encefalitis. A pesar de los estudios, no se detectan alteraciones en la mayoría de los pacientes
Desde entonces las diferentes revoluciones tecnológicas (EEG, TAC, RMN funcional, PET), farmacológicas, genéticas (biobancos), psicológicas (neuropsicología) y las diversas inversiones multimillonarias (La década del cerebro, GWAS en trastornos psiquiátricos, Proyecto MATRICS para la Evaluación Cognitiva de la Esquizofrenia) han incrementado nuestros conocimientos sobre las alteraciones mentales. El aspecto negativo, es que este modelo condiciona la dirección de los fondos económicos de la investigación hacia la búsqueda de lesiones de los tejidos, hoy día a nivel molecular, y descuida otras hipótesis teóricas.
Se ha propuesto otra forma de delimitar qué es una enfermedad, alternativa a la presencia de alteraciones estructurales o funcionales objetivas; la enfermedad como una alteración de las funciones evolutivas ("Disease occurs when an organ is not performing the job that allowed it to evolve via natural selection").
Sin embargo, se trata de una definición poco recomendable pues implica los conceptos de diseño y de "diseñador", i.e. Dios. Además, hace siglos que la selección natural ha dejado paso a los aspectos socioeconómicos como determinantes en el proceso de supervivencia (higiene, alimentación, sistemas sanitarios, ...).
(III) La enfermedad como pérdida de funcionamiento
Tampoco es una definición integradora el deficiente funcionamiento normal del individuo. No incluiría los cuadros que aparecen desde la infancia (p.e, TDAH), y es dudoso calificar de "enferma" a una mujer no fértil y sin otra alteración del funcionamiento. Además existen circunstancias que producen una perdida del funcionamiento y no son enfermedades, como una baja forma física por sedentarismo, el envejecimiento, ...
El papel de los comités de expertos
Como se ha expuesto, no existe una manera objetiva para decidir qué es una enfermedad (física o mental), y lo que prima es la interpretación que la comunidad científica hace de los resultados de la experiencia y los estudios. Esto sucede en biología (p.e., filogenia), astronomía (Plutón ya no es un planeta), medicina general (p.e., obesidad) , etc
En psiquiatría, unos consideran que ya estamos en un momento de conocimiento más que suficiente para establecer que algunos trastornos psiquiátricos son cuadros de fisiopatología conocida (p.e. alteraciones por disfunción del eje Hipotálamo-hipofisario-suprarrenal, en lugar de TEPT). Otros, sin embargo, consideran que se debe seguir utilizando el concepto de "trastorno" o "síndrome", puramente pragmático, y que se aplica a esos cuadros clínicos de los que conocemos muchas cosas, pero no la etiopatología ( síndrome, trastorno, enfermedad).
Por consiguiente, afirmaciones como "yo no creo en el TDAH, es un problema de educación", "la obesidad no es una enfermedad, sino una responsabilidad personal", "la depresión es una enfermedad cerebral" o "el síndrome de piernas inquietas en un invento de la industria" reflejan más la ideología del autor que la evidencia científica del momento.
Por supuesto, también refleja la deficiente formación conceptual de médicos y autoridades sanitarias que con demasiada frecuencia confunden fenómeno, síntoma, criterio operativo, factor de riesgo, dolencia, afección, síndrome, handicap (déficit, disfunción, minusvalía), trastorno, y enfermedad (física o mental).
Si los avances tecnológicos, los descubrimientos fortuitos (serendipity), los grupos de presión y la Industria Farmacéutica proponen cada año nuevos problemas que deben ser abordados bajo un enfoque médico, resulta imprescindible que médicos y autoridades sanitarias se planteen los aspectos conceptuales y metodológicos de una manera seria. Sólo hace falta recordar los programas de formación de las facultades de medicina y los distintos departamentos médicos ...
Como es interesante no perder la perspectiva, P. Bentall (1992) con humor no exento de rigurosidad proponía la felicidad como trastorno mental pues ciertamente cumple muchos de los criterios aceptados para otros trastornos mentales. Creo que la lectura de A proposal to Classify happiness as a mental disorder se merece una sesión clínica en todo Departamento de Psiquiatría que se precie. Como dice en el abstract:
"Se propone clasificar la felicidad como un trastorno mental y su inclusión en futuras ediciones del DSM bajo el nombre de Trastorno afectivo Mayor, tipo placentero. En una revisión de la literatura se muestra que la felicidad es estadísticamente anormal, consiste en un conjunto de síntomas bien delimitado, se asocia con una variedad de anomalías cognitivas, y probablemente refleja el funcionamiento anormal del SNC. Una posible objeción a esta propuesta es que la felicidad no está valorada negativamente a nivel social. Sin embargo, esta objeción se rechaza como científicamente irrelevante"
De la misma forma, Arthur L. Caplan reflexionaba de manera sistemática sobre el envejecimiento, y señalaba que esta condición cumple muchos criterios de enfermedad.
"Existen una serie de síntomas y signos fácilmente reconocibles; la fisiopatología se produce a través de cambios intra y extracelulares conocidos; las teorías etiológicas son plausibles e incluyen la acumulación de radicales libres, la aparición de mutaciones genéticas en los cromosomas celulares, y la creciente formación de autoanticuerpos; además, el proceso genera sufrimiento y alteraciones en el funcionamiento del individuo."
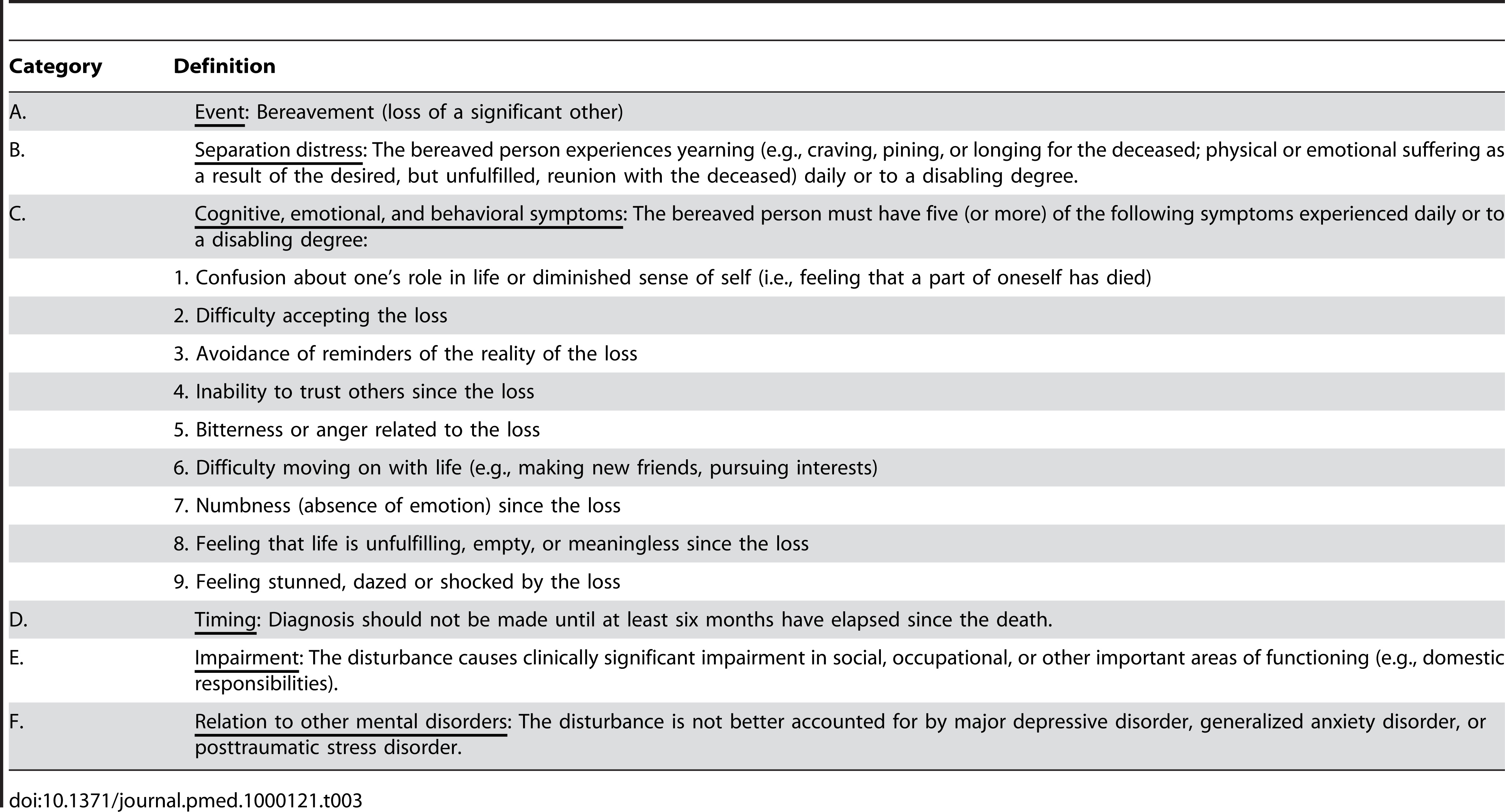 |
| ¿Cúando las experiencias de un duelo son patológicas? |
CONCLUSIONES: EL TDAH EXISTE Y ES UNA ENFERMEDAD CEREBRAL
Cuando los profesionales afirman que el TDAH existe / es una enfermedad, se suelen referir a uno de estos tres significados principales:
(A) El TDAH es un problema real y médico, debido a una alteración del funcionamiento mental (funciones psíquicas y/o circuitos cerebrales) producida por cambios psicosociales, biológicos o de la nutrición. Sus seguidores realizan una equivalencia entre síndrome clínico y enfermedad y, como aspecto positivo, tienen una perspectiva amplia sobre las etiologías y los tratamientos (el insulso abordaje biopsicosocial). El aspecto negativo es que se trata de un enfoque que permite considerar como problema médico cualquier conjunto de manifestaciones "indeseables", p.e., pederastia, agresividad, menopausia, homosexualidad, ...
(B) El TDAH es un síndrome que asociado a una serie de criterios de inclusión (p.e., edad de inicio, alteraciones de los roles principales) y de exclusión (descartar otras patologías), caracteriza un conjunto de individuos que tienen un pronóstico suficientemente homogéneo para sospechar unas pocas causas subyacentes. Se trata de una entidad diagnóstica con mayor carga de información que la simple descripción sindrómica, pero sin llegar al nivel de la noción de enfermedad. Por todo ello se creó un nuevo término en el DSM-III (1980); la idea de "trastorno". No todos los trastornos mentales tienen el mismo grado de información, y se reparten entre los que son poco más que síndromes (trastorno de la personalidad antisocial) y los que son poco menos que enfermedades (p.e., trastorno de pánico).
(C) Finalmente, algunos profesionales defienden que el TDAH es una enfermedad cerebral del neurodesarrollo, pues se trata de un síndrome clínico sobre el que ya sabemos suficiente sobre su etiología/fisiopatología. El paso de síndrome/trastorno a enfermedad específica es extremedamente complejo (p.e., esquizofrenia Arnedo 2014, Van Os 2015). En su versión más "dura" exige el conocimiento de la causa última o etiología, pero eso sólo es posible en las enfermedades infecciosas y otras pocas condiciones médicas. En la versión habitual de la medicina general, se amplía el estatus de enfermedad al conocimiento de las lesiones (Alzheimer o Estenosis Aorta), biomarcadores específicos (Epilepsia y EEG, Esclerosis Múltiple y RMN, hipocretinas en LCR y narcolepsia), desviaciones estadísticas (retraso mental, HTA), e incluso el nivel sindrómico (migraña, enfermedad de Ménière).
 |
| Cómo se construye una enfermedad como entidad |
Relacionados
- TDAH, ¿realidad o ficción?
- TDAH, Realidad o ficción (2/10): 8 reflexiones clave
- TDAH, realidad o ficción (3/10): el TDAH como invento de la industria farmacéutica
- TDAH (4/10): el TDAH como medio para el control social de los niños
- TDAH (5/10): el TDAH no existe, no es real, no es una enfermedad
- TDAH, realidad o ficción (6/10): el TDAH existe/es real/es una enfermedad
- TDAH (7/10): El TDAH existe pero no es una enfermedad, es un trastorno
- TDAH (8/10): El TDAH como una enfermedad del neurodesarrollo
- TDAH (9/10): el TDAH como una enfermedad genética
- La felicidad, ¿cumple los criterios de trastorno mental?
- La obesidad como una enfermedad: pros & cons



Excelente revisión y reflexión y análisis del asunto TDAH. Ha sido claro, ha mostrado una buena revisión desde diferentes marcos conceptuales. Estoy de acuerdo con las conclusiones del autor, felicidades!
ResponderEliminarCordialmente
Dr.Arturo Morlet Barjau
http://www.psiquiatrasmexicanos.blogspot.com.mx
http://www.psiquiatrasenveracruz.blogspot.mx
Estimado Arturo, recibir una felicitación de alguien que no es de tu escuela teórica se ha convertido en rara avis, y me satisface muchísimo. En el caso de esta entrada, al cuestionar las dos posturas prevalentes, esperaba menos apoyo. Esto me reafirma en que la mayoría de los profesionales, fuera de las academias y los lugares de poder, no somos dogmáticos y somos capaces de tolerar la duda sobre las entidades que atendemos. Todo ello sin caer en el nihilismo teórico ni en un eclecticismo simplista, sino en un trabajo diario supervisado por un sano escepticismo. Muchas gracias por tu apoyo
ResponderEliminar